O tendão de Aquiles é o maior e mais forte tendão do corpo humano, responsável pela junção do tendão do músculo gastrocnêmio e do solear ao osso calcâneo.
Esses dois músculos da panturrilha são responsáveis por realizar a flexão plantar do tornozelo, ou seja, fazer força para ficar nas pontas dos pés. Assim, essa musculatura tem vital importância quando andamos ou praticamos atividades físicas.
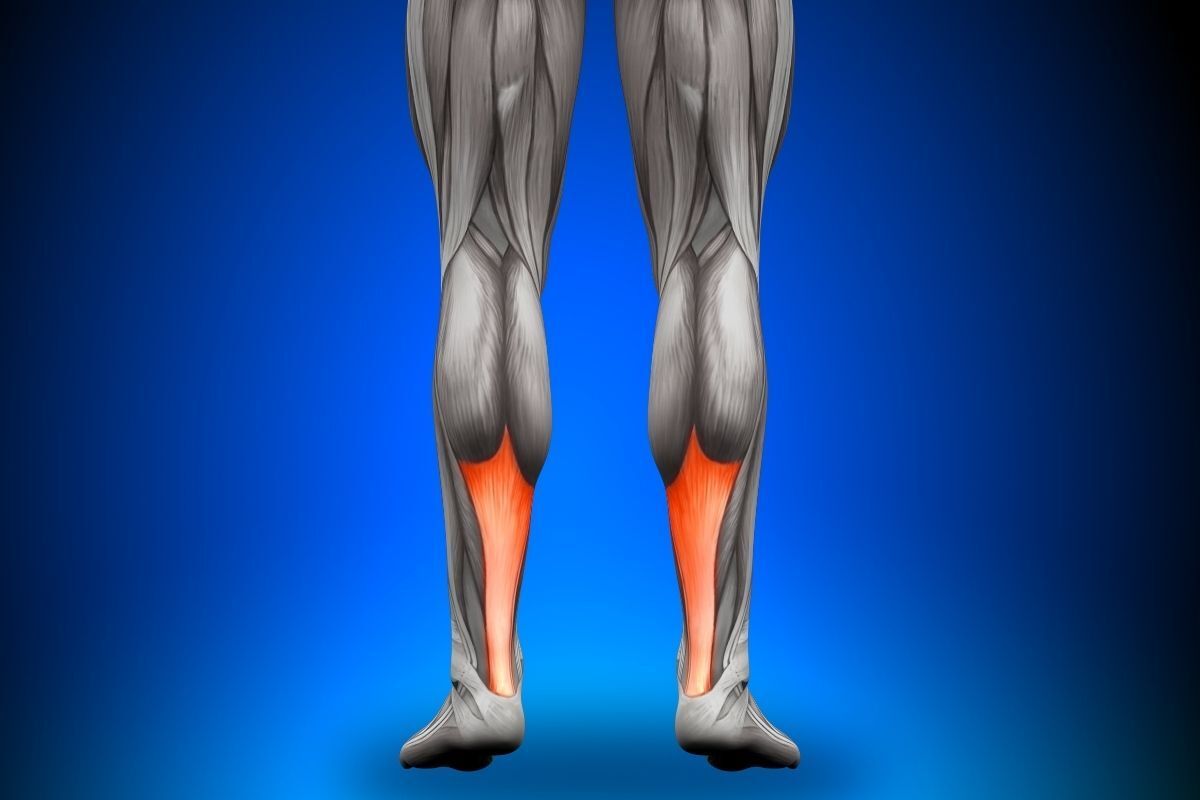
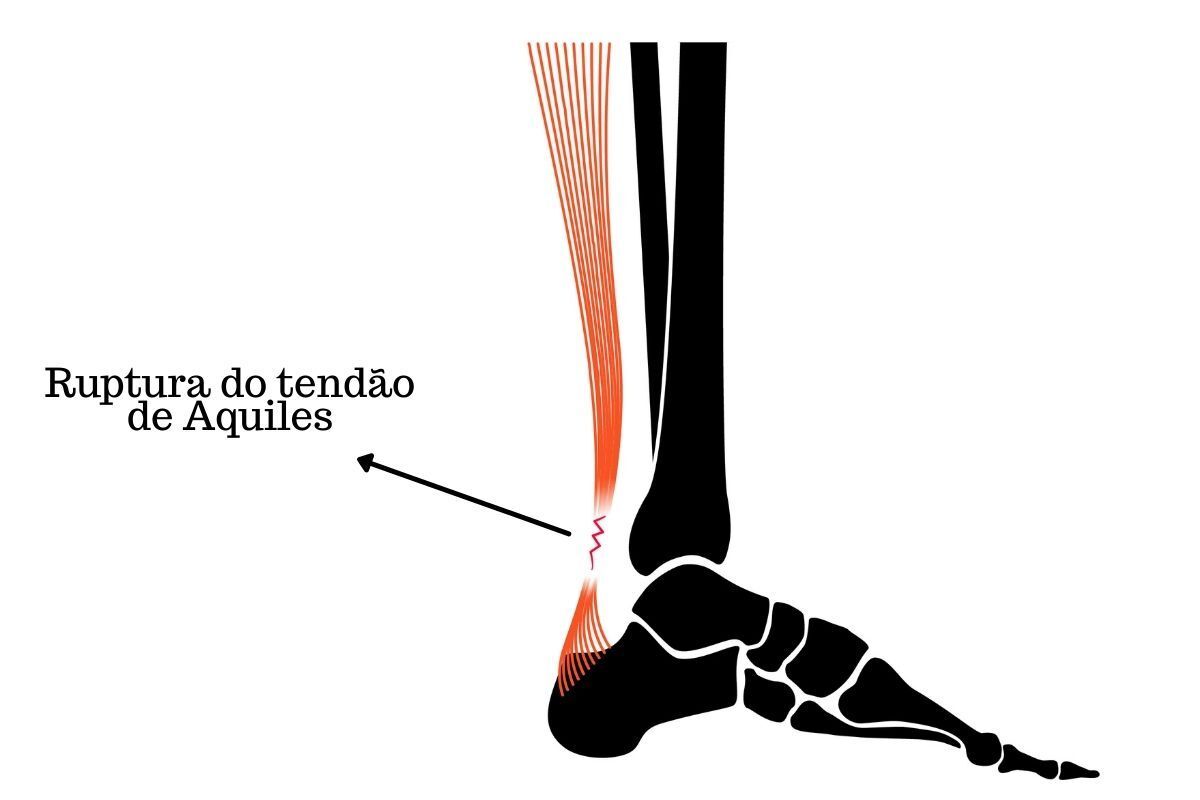
No entanto, da mesma forma que este tendão é o maior e mais forte do corpo humano, ele é também aquele que mais se rompe.
Inclusive, a incidência desta lesão, que varia de 11 – 37 a cada 100.000 pessoas, está aumentando com o tempo, uma vez que os indivíduos de meia idade estão praticando mais atividade física.
Outro fator que contribui para a elevação dos casos de ruptura do tendão de Aquiles é o aumento da expectativa de vida e do número de pessoas obesas.
Quais são as principais causas da ruptura do tendão de Aquiles?
A causa mais comum de ruptura do tendão de Aquiles é a prática de atividades físicas, sendo que a lesão mais usual ocorre de 3 a 6 cm da inserção do tendão no calcanhar.
No geral, homens têm de 2 a 12 vezes mais chance de romper o tendão de Aquiles do que as mulheres.
Além disso, essa lesão apresenta dois picos de incidência, sendo o primeiro dos 30 aos 39 anos e o segundo dos 70 aos 79 anos.
Existem algumas condições que podem propiciar a ocorrência da ruptura deste tendão, por exemplo:
- Tendinites no tendão de Aquiles;
- Bursite;
- Artrite reumatóide e doenças auto-imunes;
- Obesidade.
Quais são os sintomas da ruptura no tendão de Aquiles?
A história clínica do paciente com essa lesão é bem direta, onde ele refere a sensação de uma “pedrada” na região posterior da perna. A dor é intensa no momento da ruptura com melhora significativa após o evento.
Em alguns casos, pode ocorrer a ruptura sem que o paciente perceba, principalmente em idosos.
Nesse caso, é a forma de andar, a sensação de fraqueza e a perda de equilíbrio que indicam que a lesão pode ter ocorrido.
Como é feito o diagnóstico?
Muitas vezes, a ruptura do tendão de Aquiles passa despercebida no pronto socorro, sendo confundida com entorse no tornozelo.
Na realidade, até 25% das lesões agudas do tendão de Aquiles não são diagnosticadas em um primeiro momento.
Quando realizamos exame físico, muitas vezes o paciente não apresenta um quadro de dor no local. Além disso, a perda de movimento não ocorre devido a ação da musculatura próxima, como os flexores, fibulares e tibial posterior.
Então, existem diversos testes específicos para realizar o diagnóstico, entre eles a palpação do GAP (falha que ocorre pela lesão do tendão, na região posterior da perna). No entanto, a existência de hematoma ou as lesões com mais de 4 semanas podem dificultar a realização deste teste.
Já o teste de Matles é a comparação entre a posição de ambos os pés ao ficarem pronados (deitado de barriga para baixo), com os joelhos fletidos. Nos casos de lesão, o pé machucado ficará dorsifletido em comparação com o outro.
Na mesma posição realizamos o teste de Thompson, que consiste na compressão da musculatura da perna e, caso não exista lesão, o paciente conseguirá movimentar o pé, caso contrário, ele não conseguirá movimentar este membro.
A complementação com ultrassonografia e ressonância magnética só se fazem necessárias em dúvidas em relação ao exame físico ou nos casos de lesões crônicas.
Atualmente, a cirurgia do tendão de Aquiles é o tratamento mais indicado em casos de ruptura desta estrutura em pacientes ativos que pretendem retomar suas atividades de forma mais precoce.
O tendão de Aquiles é o maior tendão do nosso corpo e liga os músculos da panturrilha ao osso do calcanhar. Assim, é importante para a execução de movimentos essenciais, como andar e fazer exercícios.
A causa mais comum de ruptura do tendão de Aquiles é a prática de atividades físicas e, na maioria das vezes, provoca uma dor muito intensa quando ocorre.
Além disso, essa lesão afeta a biomecânica do andar e causa sensação de fraqueza e desequilíbrio.
O tratamento da ruptura do tendão de Aquiles poderá ser cirúrgico ou não cirúrgico e a escolha pela melhor opção irá depender de uma série de fatores.
Por exemplo, devemos considerar a gravidade da lesão, a idade do paciente, seu quadro clínico e a expectativa de retomada das atividades físicas.
Por que realizar a cirurgia do tendão de Aquiles?
Tanto o tratamento cirúrgico como o não cirúrgico podem apresentar bons resultados.
No entanto, existem estudos que mostram que o tratamento não cirúrgico apresenta maiores chances de recidivas.
Além disso, este tratamento costuma ser mais demorado, com longos períodos de imobilização, o que traz uma série de desvantagens:
- Atrofia muscular;
- Demora na recuperação da amplitude dos movimentos articulares do tornozelo e do pé.
- Prazo longo na recuperação da força muscular e, consequentemente, do retorno ao esporte;
- Prejuízo da cartilagem articular;
- Risco de trombose venosa profunda;
- Diminuição permanente da capacidade funcional – de 10% a 20% , conforme alguns estudos.
Dessa forma, apesar de não existir um consenso em relação ao tratamento mais apropriado, sabemos que a realização da cirurgia possibilita um retorno precoce às atividades diárias e esportivas.
Como ocorre a cirurgia do tendão de Aquiles?
Realizamos este procedimento no hospital com uso de anestesia geral ou uma sedação com bloqueio local, dependendo do quadro clínico do paciente e o tipo de lesão.
Existem diversas técnicas cirúrgicas disponíveis e a melhor opção será determinada pelo ortopedista com base em uma série de fatores, como o tipo e localização da ruptura.
Por exemplo, poderemos realizar a cirurgia minimamente invasiva, através de pequenas incisões.
No entanto, em outros casos, será preciso adotar o método tradicional (cirurgia aberta), no qual fazemos uma incisão ampla na pele para acessar o tendão.
Além disso, existem diversos tipos de suturas sintéticas que podemos utilizar no tendão, mas estudos recentes apontam que o uso de tecido regional, anatomicamente semelhante ao tendão, pode ser mais eficaz.
No geral, esta é uma cirurgia segura e que apresenta bons resultados. Apesar disso, existem algumas complicações que podem surgir, como infecção, danos nos nervos e vasos sanguíneos, trombose, entre outras.
Como é o pós-operatório?
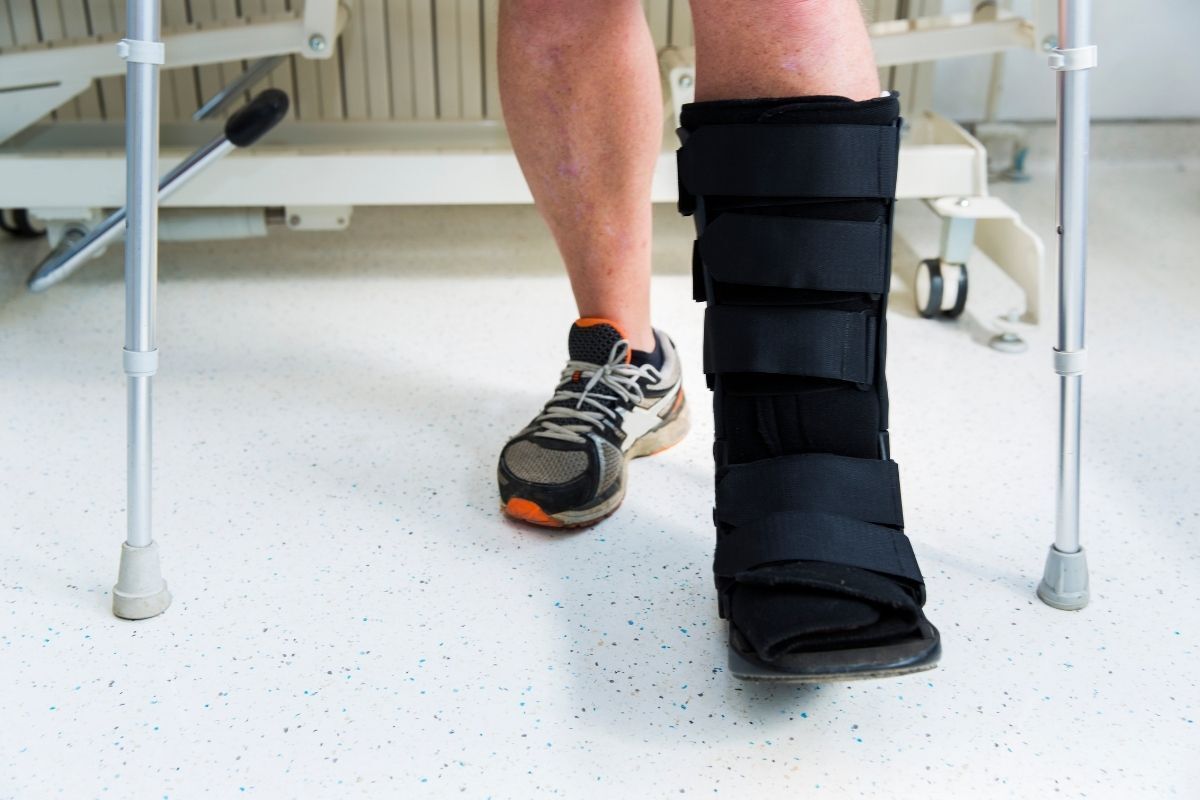
No pós-operatório, independente da técnica cirúrgica que utilizamos, o paciente ficará com o pé imobilizado , porém o protocolo de reabilitação, grande responsável pelo sucesso da cirurgia varia conforme a técnica adotada
Será preciso manter o repouso relativo da perna tendo atenção especial para mantê-la elevada nos primeiros dias após a cirurgia.
Além disso, o paciente utilizará as muletas para se locomover na fase inicial da reabilitação.
Normalmente, iniciamos a fisioterapia de forma precoce, cerca de 2 semanas após o procedimento para garantir a reabilitação funcional.
Assim, ela é essencial para o fortalecimento da musculatura da perna e panturrilha, bem como restaurar a amplitude de movimento do tornozelo.
O retorno para as atividades físicas irá depender da evolução da recuperação do paciente e não costuma ocorrer antes de 3 meses após a realização da cirurgia.
No entanto, cada caso será diferente e a reabilitação irá variar conforme a lesão, idade, condição física e dedicação de cada indivíduo.
O ortopedista responsável pela cirurgia irá acompanhar todo o processo de recuperação do paciente.
